1
¿QUÉ SE SIENTE SIENDO
UN MURCIÉLAGO?
El filósofo Thomas Nagel se planteó esta pregunta en un famoso artículo («What is it like to be a bat?») que ha hecho correr muchos ríos de tinta y sigue haciéndolo (incluidas estas líneas). La respuesta, al menos para mí, es fácil: no tengo ni idea. Para conocer la respuesta hay que ser un murciélago, o habría que preguntárselo a ellos, pero no disponemos de los mismos sentidos ni contamos con un lenguaje compartido para ponernos en su pellejo, en su mundo.
¿Qué se siente siendo ciego o sordo? Hay que serlo para saber cómo es vivir con esa pérdida sensorial. El relato podría ayudar, pero se quedaría corto. Previsiblemente, una venda en los ojos y un tapón en los oídos nos darían más información, sobre todo si mantuviéramos un tiempo esa situación, pero sabríamos que estábamos así por voluntad propia y acabaríamos quitándonos la venda o los tapones para volver a nuestro mundo anterior.
¿Qué se siente siendo un paciente de dolor crónico? Hay que ser un paciente de dolor crónico para saberlo, o habría que preguntárselo a ellos. Podría ayudarnos a sentir lo mismo calzar un zapato dos números más pequeño, colocarnos un casco demasiado prieto, programar la calefacción a tope en verano o el aire acondicionado en invierno para asfixiarnos de calor o congelarnos de frío, pero también acabaríamos poniendo fin al calvario cuando quisiéramos. Sabríamos qué hacer. Conoceríamos el origen y la solución del sufrimiento.
Sin embargo, este no es el caso. Los pacientes de dolor crónico no conocen ni el origen ni el remedio de su cruz.
Llevo así muchos años. Los calmantes no me hacen nada. Los médicos dicen que es todo normal y que no entienden por qué tengo tanto dolor. No saben qué hacer conmigo. Creo que no me creen. Estoy desesperada. Me dan ganas de tirar la toalla.
Ya tenemos la respuesta. Solo hace falta creerla a pies juntillas y actuar en consecuencia.
Todos hemos sentido dolor alguna vez. Sabemos lo que es cuando lo padecíamos. Para saber cómo se siente el paciente con dolor crónico no basta con prolongar ese dolor propio a lo largo del tiempo. Hay que imaginar que peregrinamos inútilmente por todas las consultas imaginables sin que nos den una explicación ni una solución aceptables ni crean lo que contamos.
Uno sabe que el dolor propio es real. Pues bien, el ajeno, también.
Lamentablemente, los profesionales no siempre creemos el relato ni actuamos como deberíamos. Ese es, al menos, el sentir de muchos pacientes.
Este libro está escrito desde, con y para el paciente. Sé de lo que habla porque yo también he sufrido esa condición y, sobre todo, sé que existe una vía para volver a sentirse sano, apto para el servicio de la vida. Así fue en mi caso y en el de otros muchos.
Siendo realistas, podemos y debemos afrontar la situación desde otra perspectiva. Existe un camino que puede sacarles del atolladero. Las preguntas del millón son obvias: ¿Por qué duele tanto si no se encuentra un motivo? ¿Por qué no me creen y no me ayudan? ¿Por qué no dan con lo que me produce ese dolor?
Como es lógico, a los pacientes no solo les interesa conocer el origen de su dolor, sino, por encima de todo, averiguar si pueden librarse de ese calvario.
La respuesta es sí. Se puede. Es posible e incluso probable.
Bienvenido al libro. Vamos a por ello.
2
RAZONES PARA EL OPTIMISMO.
EL DOLOR CRÓNICO
NO ES PARA SIEMPRE
Hay dolores explicados y justificados. La explicación y justificación está en la lesión o enfermedad de los tejidos de la zona en la que el dolor se manifiesta. Necesitan darse de baja mientras se reparan y regeneran, como las personas cuando pillamos la gripe o nos hacemos un esguince. El bendito dolor protege el proceso de recuperación y desaparece cuando este se ha completado. Entonces, los tejidos reciben el alta y se reincorporan al trabajo, a su actividad normal, ya sin dolor.
En ausencia de esa condición patológica, el dolor no tiene explicación ni justificación. Solo sirve para mortificar, invalidar y aislar socialmente a quien lo padece.
Un maldito día apareció, sin motivo aparente, en una zona en la que, según los expertos, todo es normal. En muchos casos, llegó para quedarse y acompañar al paciente de por vida. Los profesionales han tirado la toalla sin dar demasiadas explicaciones ni soluciones. El dolor, dicen, se ha vuelto crónico y resistente a las terapias. Han hecho todo lo que está en sus manos. El paciente debe aceptar la situación y sin saber cómo ni por qué, se encuentra en un callejón aparentemente sin salida.
El dolor crónico, cuando no hay una lesión o enfermedad que lo explica y justifica, es una cuestión compleja, se excusan los profesionales. No se puede luchar contra un fantasma, contra algo que no aciertan a detectar ni comprender, una supuesta enfermedad misteriosa que se burla de los fármacos y de las pruebas de imagen. Quizá, sugieren, el problema no esté en los tejidos, normales en apariencia, sino en la persona. Es una cuestión biopsicosocial, pero sin que aparezca el factor «bio» por ninguna parte. Es decir, se trata de un tema «psicosocial», que aparenta ser «bio», aunque no acaba de objetivarse como tal.
Existe otra manera de interpretar y abordar la situación. Gracias a que disponemos en la actualidad de un nuevo conocimiento sobre lo «bio», podemos explicar cómo se llega a esta situación sin necesidad de cargar al paciente con el mochuelo de lo «psicosocial». Contamos ahora con una poderosa herramienta que en muchos casos consigue disolver ese maldito dolor misterioso y mortificador y echar así por tierra todo lo que se dice y hace sobre la cuestión.
El dolor crónico no es una condena a cadena perpetua. Tiene una solución «bio».
La propuesta desde este nuevo enfoque biológico es radicalmente distinta tanto para los pacientes como para los profesionales, las instituciones y los medios de comunicación.
El dolor crónico no explicado es explicable a la luz de lo que ahora sabemos sobre biología y puede abordarse de otro modo sin recurrir a fármacos, cirugías ni terapias alternativas. No hemos descubierto ninguna terapia novedosa, sino que podemos explicar cuestiones hasta ahora inexplicables. Conocemos, a ciencia cierta, más cosas sobre el organismo, comprendemos mejor al paciente, entendemos cómo se siente y podemos ayudarlo a encontrar el camino de vuelta a la vida. Sabemos, sobre todo, que lo que dábamos por cierto no lo es. Las apariencias engañan, confunden. Puede que los expertos, y no solo los pacientes, anden descaminados. No sería la primera vez que esto sucede en la historia de la medicina.
Monty Lyman es un afamado investigador y divulgador de cuestiones biológicas de la Universidad de Oxford. Ha publicado recientemente el libro The painful truth. The new science of why we hurt and how we can heal («La dolorosa verdad. La nueva ciencia del origen del dolor y cómo podemos sanar»). No se anda con chiquitas a la hora de opinar sobre el dolor. Ya en el prólogo, sentencia: «Todo lo que pensamos que conocemos sobre el dolor es falso. Malinterpretamos la naturaleza del dolor, y ello está arruinando la vida de millones de personas».
No puedo estar más de acuerdo. Todo nos lleva a pensar que el problema no está en los pacientes, sino en lo que los profesionales decimos y hacemos. Es hora de actualizarse, toca reconocer los errores y corregirlos.
Poco a poco este nuevo enfoque se va extendiendo por todo el mundo y va aportando resultados excelentes, devolviendo a la buena vida a muchos pacientes.
No se trata de magia. Tampoco es algo simple. Exige la colaboración del paciente. Sin él no podemos hacer nada. No le pedimos conductas heroicas ni sacrificadas, sino todo lo contrario: que se libere de miedos injustificados y vuelva a vivir en libertad. Sus tejidos se lo agradecerán. Necesitan estar activos (libres) para hacer su trabajo. Solo les falta la autorización, es decir, el parte de alta.
Hay razones para ser optimistas, también hechos que avalan ese optimismo. Hace unos treinta años inicié el proceso de cambio radical en mi modo de pensar y actuar respecto al dolor. Unos años más tarde me acompañaron mi hija Maite y su marido, Asier Merino, fisioterapeutas los dos. Contra viento y marea, en absoluta soledad, pero con la colaboración de muchos pacientes, integramos la teoría y la práctica y fuimos comprobando la potencia del nuevo enfoque. Afortunadamente, en más lugares del mundo, otros profesionales hicieron el mismo recorrido, apoyados en los nuevos conceptos de la biología de las neuronas. De los mismos mimbres surgieron cestos parecidos.
Hoy en día es un hecho innegable: conocer mejor el dolor nos está ayudando a controlarlo en vez de potenciarlo. El paciente tiene el derecho, y el profesional, la obligación, de conocer lo que ahora sabemos. Nuestra misión es la de explicarle de forma sencilla y accesible los conceptos básicos, los mitos y las realidades del dolor, acompañándole en el camino que le sacará del atolladero en el que se encuentra. Daremos pistas para que encuentre la salida. Como en las scape rooms («salas de escape»).
3
EL MAL VIVIR DE LOS PACIENTES
En nuestro país, un porcentaje sustancial de la ciudadanía, digamos que en torno al 20-30 por ciento, sufre dolor crónico sin una causa «física» (o «bio», si se prefiere) aparente. La comunidad de expertos en dolor, la Asociación Internacional para el Estudio del Dolor (IASP por sus siglas en inglés), tipifica sorprendentemente este dolor no explicado y mal solucionado no como lo que es, sino como lo que no es: «dolor crónico no oncológico (DCNO)», para diferenciarlo del oncológico, el que sufren los pacientes con cáncer, una enfermedad que daña (destruye) de modo persistente los tejidos del organismo y que, por desgracia, aparece a veces en las pruebas diagnósticas.
No sabemos lo que tienes, pero no es cáncer...
A pesar de las promesas no cumplidas de la ciencia, ese porcentaje del 20-30 por ciento no ha dejado de crecer y no parece que las previsiones para años futuros sean más optimistas.
Entonces, ¿debemos considerar a esos pacientes como enfermos o como qué? ¿Simplemente sujetos no cancerosos? ¿Por qué no pacientes incomprendidos, sin explicación ni solución médica, víctimas de nuestra ignorancia como expertos?
¿Qué es la salud, eso que ya no sienten los pacientes, aunque los profesionales digamos que no hay pruebas de sufrir una enfermedad?
La Organización Mundial de la Salud (OMS) la define como un «estado de completo bienestar físico, mental y social», y precisa: «no solo como ausencia de enfermedades o afecciones». Los pacientes de dolor crónico no explicado no cuentan con una evidencia de enfermedad («es todo normal»), pero tampoco disfrutan de un estado de completo bienestar físico, mental ni social, más bien todo lo contrario: padecen un estado de completo malestar físico, mental y social, por lo que no pueden ser considerados como sanos. Puede que los expertos no consigan detectar una enfermedad que realmente existe, aunque no den con ella. En cualquier caso, la condición de falta de salud les debería habilitar para recibir todas las prestaciones disponibles, reconocidas implícitamente en el artículo 25 de la Declaración Universal de los Derechos Humanos (el derecho a un nivel adecuado de salud y bienestar). Tienen todo el derecho a ser atendidos y entendidos, como si fueran enfermos o lo estuvieran. Las instituciones y los profesionales deben aportar todos los recursos que la ciencia ofrece para aliviar su situación.
¿Qué es lo que falla?
Aunque no lo confiesen, los profesionales y las instituciones están también atrapados en ese atolladero del dolor no explicado ni justificado. No saben qué decir ni qué hacer con ese 20-30 por ciento de la población.
Ante cuestiones atascadas, lo más tentador es lavarse las manos y buscar un chivo expiatorio, alguien a quien cargar con el muerto. Generalmente, el más débil e indefenso.
¿El paciente, los expertos o las instituciones?
¿Quién no hace bien los deberes?
¿Quién es el más débil?
A juzgar por el coste económico, las instituciones cumplen con el mandato. Dedican gran parte del presupuesto al alivio del dolor. Ese 20-30 por ciento cuesta un pastón, aunque, vistos los resultados, parece que es un dinero desperdiciado. Puede que «los otros», es decir, los expertos y los pacientes, no hagan las cosas bien.
Los expertos se esfuerzan, pero también se excusan. Investigan sobre nuevas y sofisticadas técnicas diagnósticas y terapias de precisión de tercera o cuarta generación, cada vez publican más y se reúnen en congresos multitudinarios sufragados con dinero ajeno (farmaindustria) para consensuar las conclusiones de sus estudios. No obstante, a pesar de los avances en el conocimiento de la trama electroquímica del dolor, los nuevos remedios no consiguen el resultado prometido. Las terapias que ofrecen un alivio razonable cuando hay una causa «física» (cáncer, cirugía) no acaban de funcionar en los casos en los que no se encuentra esa patología.
Los expertos, por otra parte, recelan de «los demás» (instituciones y pacientes). Necesitan más fondos para investigar y un cambio en la mentalidad y actitud de la ciudadanía.
El paciente sabe que las sospechas recaen sobre él. Se ha quedado solo. Incomprendido o incluso despreciado. Abandonado a su suerte. Según los expertos y las instituciones, es alguien más complejo de lo que se pensaba. No solo es el dolor lo que debe tratarse, sino a la persona. Necesita algo más que ibuprofeno y opiáceos, algo distinto.
Los expertos deciden reunirse. ¡Que no se diga! Analizan nuevos enfoques y solicitan la colaboración de todos para devolver a los pacientes a la normalidad. Es hora de revisar los protocolos de atención para ese 20-30 por ciento de pacientes apátridas errantes. Habría que potenciar equipos multidisciplinares, aunar esfuerzos, crear comités y comisiones, e invertir más dinero institucional (ajeno) en el empeño. Por otra parte, dejan entrever, aunque no lo confiesen abiertamente, que la persona con dolor no explicado es genéticamente más vulnerable, no practica estilos de vida saludables, está más estresada, gestiona mal sus emociones y el impacto del ajetreo de la vida moderna, y se ha vuelto hipersensible y demandante. Sospechan que no sabe o, incluso, que no quiere gestionar su dolor. No lo afronta como es debido. En definitiva, necesita más ayuda. Hay que empoderar al paciente (como se dice ahora) para que lo que piensa y hace con ese dolor esquivo sea lo adecuado, lo que marcan sus guías consensuadas de buena práctica clínica.
Una terapia cognitiva (lo que piensa) y conductual (lo que hace) vendría bien para corregir creencias catastrofistas y conductas fóbicas de evitación. Tiene que aceptar su «enfermedad» y minimizar su impacto psicosocial. En fin, que ha de ser positivo, aunque caigan chuzos de punta.
La patología se halla en su conducta de dolor. Puede que sienta ese dolor, pero la manera de sobrellevarlo lo complica todo, lo vuelve crónico e insensible ya a las terapias.
Los pacientes se sienten señalados y piensan que las instituciones y los profesionales no se ponen en su lugar y les juzgan a la ligera, sin conocimiento de causa. Es fácil hablar del dolor ajeno. El dolor propio, por sí mismo, descoloca a quien lo padece y no resulta fácil convivir con él, mantener el tipo psicológico ante uno mismo y ante los demás, sobre todo cuando quien lo sufre no sabe qué lo produce y no dispone de terapias eficaces. Es complicado comportarse «educadamente» respecto al dolor en estas condiciones. No necesitan un curso de buena conducta de dolor, sino una explicación y una solución, de verdad. Sin dolor, serían personas «normales», con ganas de comerse el mundo.
El padeciente peregrino
Quien padece el dolor y se siente señalado (el «padeciente» a partir de ahora, esto es, el que padece, el que sufre las consecuencias de todo esto, el que se come el marrón, la víctima, el chivo expiatorio) no entiende lo que sucede. Ha peregrinado, sin éxito, por todas las consultas imaginables, oficiales y alternativas, pidiendo consejo y ayuda. También se ha esforzado y ha cumplido con todo lo que le han indicado, ha dejado de hacer y comer lo que más le gusta para hacer lo que, en el fondo, odia o le aburre, ha tomado los fármacos prescritos a pesar de haber comprobado tanto su ineficacia como sus efectos secundarios y ha invertido su propio dinero en consultas de la sanidad privada y en todas las medicinas alternativas disponibles.
Es, pues, un buen enfermo. Su conducta de dolor tiene sentido. Todos haríamos lo mismo.
Entonces ¿por qué todas las sospechas recaen en él? ¿Qué ha hecho mal para merecer esto? ¿Por qué las instituciones y los expertos se declaran inocentes y le pasan el muerto a él, a la víctima? A regañadientes hace examen de conciencia sobre su conducta. ¿Ha cumplido con los requisitos de una vida física, psicológica y social saludable?
Es cierto que ha sufrido traumas de todo tipo, pero como otros muchos ciudadanos que no padecen dolor. Probablemente podría haber gestionado mejor sus asuntos. Quizá no haya cuidado su espalda, algo en apariencia delicado que necesita ir a una escuela para aprender a preservarla, sentándose y cogiendo los pesos como es debido. Puede que no utilice el calzado adecuado y, por eso los pies se quejan. Tendría que cuidar su alimentación. Demasiados productos procesados. Demasiadas intolerancias.
Tendría que haber hecho más ejercicio, pero el dolor lo impidió, o hizo demasiado, y ahora paga las consecuencias. No duerme bien... pero por culpa del dolor.
—Tienes que conseguir dormir bien. Es fundamental.
—Quítame el dolor, y dormiré como un tronco, o dame algo para dormir y me dolerá menos. Necesito descansar...
Tal vez las hormonas (¿solo las femeninas?) influyan.
Le ha dado vueltas a todo. Ha intentado evitar todo lo evitable, llevando una vida monacal y aburrida con una sonrisa forzada para no perturbar a los suyos. Es una persona normal, ni peor ni mejor que otros que no tienen dolor.
Y en cada visita a los profesionales experimenta lo mismo al sentirse juzgada y señalada: incomprensión, des(a)precio, impotencia, rabia contenida, indefensión, desánimo, hastío. Soledad.
Peregrinos
Según el Diccionario de la Real Academia Española (el DRAE), un peregrino es «alguien que anda por tierras extrañas» y «anda de un lugar a otro buscando o resolviendo algo». Menciona también las ideas peregrinas: «extrañas, especiales, raras o pocas veces vistas». De acuerdo con estas definiciones, los padecientes son peregrinos, puesto que andan perdidos buscando algo sin éxito, y este libro ofrece unas ideas peregrinas, por resultar extrañas y poco conocidas.
El peregrinaje del padeciente comienza habitualmente en la consulta de atención primaria, después de comprobar que el paracetamol y el ibuprofeno de la farmacia más cercana a casa no funcionan. En la cabeza del médico, a medida que los fármacos van fallando, se consolida la sospecha de que la clave del fracaso de las terapias está en la cabeza del padeciente, que lo complica todo. Por si acaso, solicita una consulta con «el especialista», no vaya a ser que realmente se trate de algo físico («bio»), y, de paso, se quita el problema de encima. Las instituciones le niegan el tiempo necesario para ocuparse de las cuestiones complejas. Hoy mismo ha visto a cuarenta padecientes, o estos le han visto a él.
Puede que el primer especialista tampoco lo tenga claro y lo derive a un segundo y este a un tercero, o quizá lo haya entendido desde el primer momento, pero prefiere pasarle el marrón a otro.
Ante el fracaso reiterado de las consultas, el caso vuelve al médico de atención primaria, con notas que no explican ni solucionan demasiado. Quizá los compañeros de atención primaria tengan parte de culpa también, por no derivar a tiempo el problema a unidades especializadas, se excusan los especialistas de la atención secundaria, terciaria y cuaternaria.
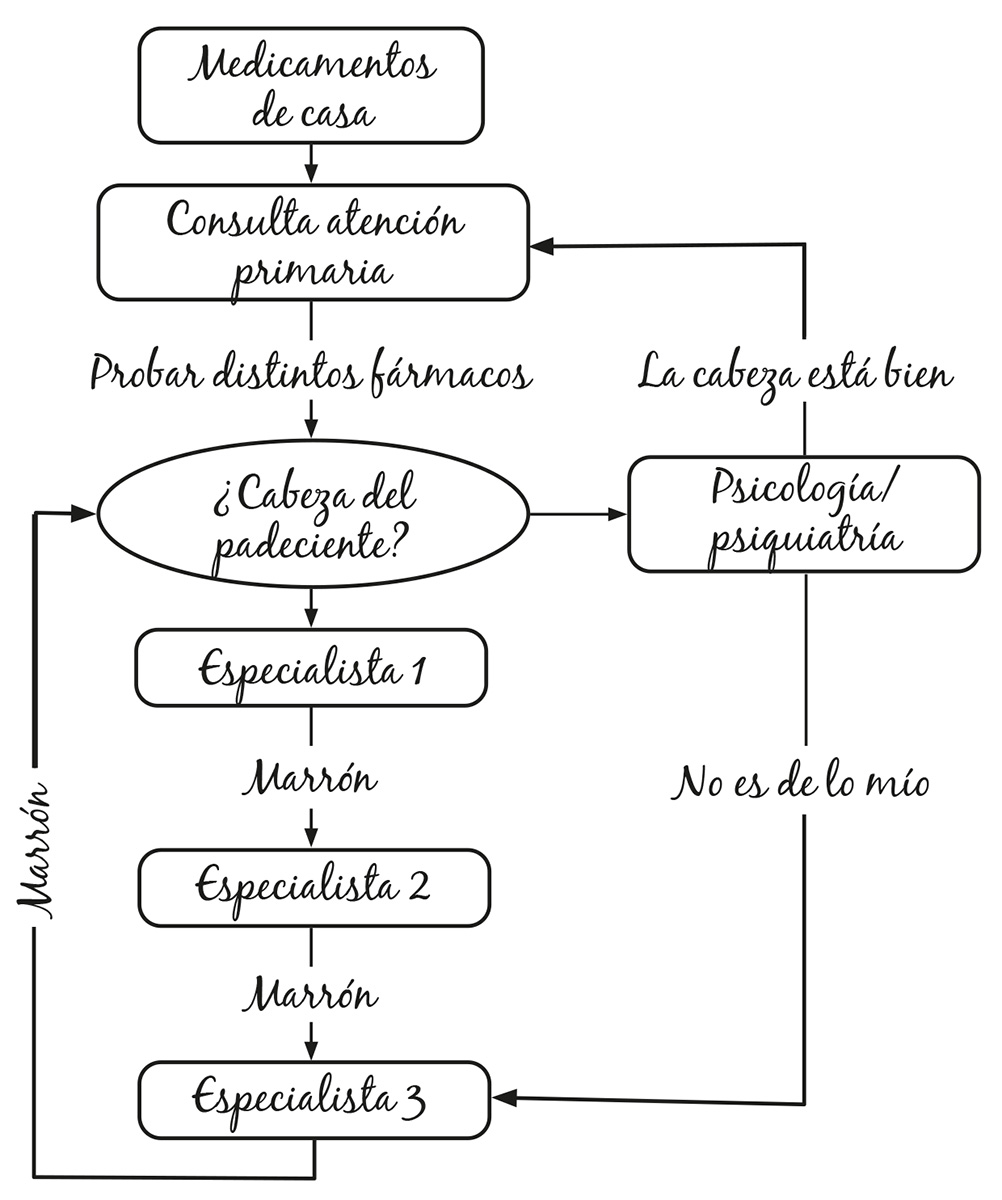
Las cosas irían también mucho mejor si las instituciones se esforzaran más y dedicaran más recursos a más unidades del dolor, piensan los profesionales que las gestionan.
Unos por otros, la casa sin barrer. El caso es que todas esas carencias, el ir y venir de vacío de las consultas y la pérdida de tiempo pasan factura a la cabeza del padeciente. Su día transcurre rumiando su condición y pensando en negativo. Habrá a quien le parezca una buena idea derivarle a psicología o psiquiatría, para que le valoren los expertos en desórdenes, trastornos, afecciones y enfermedades mentales. Y más pronto que tarde, el padeciente acaba llevando su cabeza a psicólogos o psiquiatras para que se la miren.
4
¿TODO ESTÁ
EN LA CABEZA PENSANTE,
EN LA MENTE DEL PADECIENTE?
Desde que el filósofo francés René Descartes así lo proclamara en el siglo XVII, pensamos (o actuamos como si así fuera) que solo los sapiens estamos constituidos por dos entidades: una material, física (res extensa) y otra inmaterial (res cogitans). Solo nosotros tenemos alma (mente), además de cuerpo.
El soporte material del padeciente, es decir, su res extensa, es normal. Todos los especialistas de lo material han concluido que el dolor crónico no es una cuestión de su competencia. Hay pruebas que lo atestiguan. No es algo físico, luego la cosa pensante no anda bien. La parte animal funciona, pero falla la humana, la que piensa.
¿Qué cosa extraña es ese dolor no explicado que genera a todos tanto problema? ¿Se trata de algo material? ¿Es el pensamiento?
¿Res extensa o res cogitans?
¿Mens (in)sana in corpore (in)sano? ¿O corpore (in)sano in mens (in)sana?
¿Salud física como condición necesaria para tener salud mental, como proponen los padecientes, o salud mental para acceder al bienestar físico, como dejan entrever muchos profesionales?
¿El problema del huevo o la gallina, quizá?
Los expertos definen el dolor
La comunidad de expertos[1] en dolor no puede lavarse las manos y mirar para otro lado. El problema está ahí, con sus escandalosas cifras.
Para tratar de solucionar un problema atascado conviene saber de qué se trata. Los expertos se reúnen y coinciden en un punto:
Necesitamos una buena definición del dolor.
¿Qué es el dolor?
En 1979 la Asociación Internacional para el Estudio del Dolor (IASP) ofreció una definición del dolor en la que tuvo en mente a ese 20 por ciento de personas afectadas por la situación kafkiana de padecerlo sin tener aparentemente nada patológico. Aunque no resultó fácil consensuar el texto definitivo, la IASP definió —o describió— el dolor como: «una experiencia sensorial y emocional desagradable asociada a un daño tisular real o potencial, o descrita en términos de dicho daño» (el problema del 20-30 por ciento).
Es decir, el dolor se vincula a algo lesionado-enfermo (daño tisular real ) o que puede acabar lesionando (daño tisular potencial ), que captan nuestros sentidos y las pruebas de imagen en la zona dolorida, o que los padecientes describen como si ese algo nocivo existiera, aunque no existe. Ese 20-30 por ciento vive y describe su dolor como si padeciera un cáncer u otro proceso patológico demostrable, si bien no lo padece.
Es como si me golpearan la cabeza con un martillo, como si me quemara, como si...
Como si. Solo como si... pero sin que nada de lo que se describe sea real. No hay nada que golpee. Nada que queme, nada que se estire ni que comprima... pero...
A mí me duele.
Según las cabezas pensantes del comité de expertos que representa a los médicos, el problema del dolor ajeno se encuentra en la cabeza pensante del padeciente y no en los tejidos de la zona en la que este dice sentir dolor. Han investigado y allí no hay daño tisular (de los tejidos) real ni una condición que pueda causarlo en ese momento y lugar.
Usted piensa (teme, cree) que tiene algo, pero no lo tiene.
Es cierto que, en su ronroneo mental, el padeciente se ha hecho muchas veces la pregunta: ¿Tendré algo?, pero el tiempo ha despejado las conjeturas más tremendas. Sigue vivo, aunque sea en un sinvivir objetivo para él y subjetivo para los demás...
Ya sé que no tengo nada grave, no sé, un cáncer, por ejemplo. Con los años que llevo con dolor ya me habría muerto. ¿Pensáis que todo es pura imaginación, que me lo invento?
Hay momentos en los que el padeciente, influido por las sospechas de los profesionales a los que ha consultado, llega a dudar de sí mismo, de su equilibrio psicológico, de lo que piensa, de su res cogitans cartesiana. En ocasiones, se cuestiona a sí mismo como persona, que ha echado a perder su organismo por no saber gestionar su vida. ¿Y si el doctor tiene razón?
Quizá sea un neurótico o un hipocondriaco. Ando bajo de moral. Tengo demasiado estrés...
Con la estima de lo propio y lo ajeno por los suelos, en absoluta soledad, el padeciente deshoja los pétalos físicos y psicológicos de su margarita infinita:
¿Tengo algo (físico), algo misterioso, y no dan con ello, o realmente mi cabeza no anda bien?
Los nervios, las emociones, los traumas psíquicos, ya se sabe, juegan malas pasadas. Puede que sea cierto, pero ¿quién no los tiene? Todos tenemos problemas.
No sé. Yo algo tengo que tener. ¿O no? Además, no sería la primera vez que a alguien le encuentran algo, después de años de dar vueltas por las consultas oyendo eso de «no tienes nada» y «está todo en tu cabeza».
Puede, también, que no haya probado todo lo conocido porque aún no ha llegado a conocerlo. Tal vez algún día la ciencia dé con la clave. Los periódicos no paran de informar de avances.
La incertidumbre hace más insufrible la soledad del padeciente. Hay días en los que se viene abajo y llega, incluso, a envidiar a esos pacientes que pueden presentar un certificado de enfermedad, aunque sea un cáncer. Su dolor sí es «oncológico». No surge de la cabeza, de su mente, sino de tejidos enfermos o maltratados (daño tisular real o potencial). La sociedad les respeta. Se les cree y se les cuida. No tienen que dar explicaciones ni pelear en los juzgados para obtener subsidios. Saben quién es el enemigo: el cáncer. Está ahí. Se le ve en las pruebas de imagen. No es algo imaginado. La morfina les ayuda. Los profesionales sacan todo su armamento para librar la batalla del dolor: la quimio, la radio, la cirugía. Se lucha. «Todos contra el cáncer». Puede que en algún momento de la batalla el paciente tire la toalla en contra del empeño del profesional en continuar con la lucha.
Aunque suene un poco raro, un padeciente peregrino agradecería formar parte del colectivo oncológico...
Tengo buenas noticias. Al fin han dado con lo que tengo: un cáncer...
El dolor «no oncológico», en cambio, es invisible. Solo vale el relato de quien lo sufre. No se lucha contra el dolor. El profesional se da por vencido, pero el padeciente sigue buscando sin saber contra qué y quiénes lucha. No dispone de armas. No cuenta con el reconocimiento social. No se organizan maratones solidarios.
Ante un tribunal que juzga ese dolor esquivo el padeciente lo tiene complicado: hablamos del «testimonio de un ignorante» frente al dictamen pericial de las prueb

 Libros
Libros Novela romántica
Novela romántica Aventuras
Aventuras Ciencia ficción
Ciencia ficción Fantasía
Fantasía Grandes clásicos
Grandes clásicos Literatura contemporánea
Literatura contemporánea Novela histórica
Novela histórica Novela literaria
Novela literaria Novela negra, misterio y thriller
Novela negra, misterio y thriller Poesía
Poesía Ficción femenina
Ficción femenina Ocio (juvenil)
Ocio (juvenil) Autoconocimiento y bienestar
Autoconocimiento y bienestar Historias reales
Historias reales Ciencia ficción juvenil
Ciencia ficción juvenil Ciencia, tecnología y naturaleza
Ciencia, tecnología y naturaleza Libros juveniles de Influencers
Libros juveniles de Influencers Novelas juveniles
Novelas juveniles Novela romántica juvenil
Novela romántica juvenil Novela juvenil de aventuras
Novela juvenil de aventuras Poesía juvenil
Poesía juvenil Thriller juvenil
Thriller juvenil Tiempo libre (juvenil)
Tiempo libre (juvenil) Activismo
Activismo Novela fantástica juvenil
Novela fantástica juvenil Cómic
Cómic Novela gráfica
Novela gráfica Libros ilustrados
Libros ilustrados Cómic infantil
Cómic infantil Cómic juvenil
Cómic juvenil Cómic de autor
Cómic de autor Cómic de humor
Cómic de humor Cómic de no ficción
Cómic de no ficción Cómics de influencers
Cómics de influencers Manga
Manga Biografías y memorias
Biografías y memorias Ciencia y tecnología
Ciencia y tecnología Economía, política, sociedad y actualidad
Economía, política, sociedad y actualidad Filosofía
Filosofía Historia
Historia True Crime
True Crime Autoayuda
Autoayuda Religión y espiritualidad
Religión y espiritualidad Familia y crianza
Familia y crianza Nutrición, belleza y fitness
Nutrición, belleza y fitness Libros de psicología
Libros de psicología Salud de la mujer
Salud de la mujer Arte, cine y música
Arte, cine y música Business
Business Cocina
Cocina Guías y literatura de viajes
Guías y literatura de viajes Tiempo libre
Tiempo libre Uso de la lengua y diccionarios
Uso de la lengua y diccionarios Bolsillo
Bolsillo Ebooks
Ebooks Audiolibros
Audiolibros Audiolibros de ficción
Audiolibros de ficción Audiolibros de ciencia, historia y sociedad
Audiolibros de ciencia, historia y sociedad Audiolibros de salud y bienestar
Audiolibros de salud y bienestar Audiolibro práctico y de ocio
Audiolibro práctico y de ocio Audiolibros infantiles
Audiolibros infantiles Audiolibros juveniles
Audiolibros juveniles Autores
Autores Editoriales
Editoriales Revista lengua
Revista lengua Blog Recomendaciones
Blog Recomendaciones Clubs de lectura
Clubs de lectura Penguinkids
Penguinkids Tienda: España
Tienda: España

